- Autorius Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Paskutinį kartą keistas 2025-11-02 20:14.
Antifosfolipidinis sindromas
Straipsnio turinys:
- Priežastys ir rizikos veiksniai
- Ligos formos
- Simptomai
- Diagnostika
- Gydymas
- Galimos komplikacijos ir pasekmės
- Prognozė
- Prevencija
Antifosfolipidinis sindromas (APS) yra įgyta autoimuninė liga, kai imuninė sistema gamina antikūnus (antifosfolipidinius antikūnus, aPL) prieš savo ląstelių membranų fosfolipidus ar tam tikrus kraujo baltymus. Šiuo atveju pastebima kraujo krešėjimo sistemos pažeidimas, patologija nėštumo ir gimdymo metu, trombocitų skaičiaus sumažėjimas, taip pat daugybė neurologinių, odos ir širdies bei kraujagyslių sutrikimų.

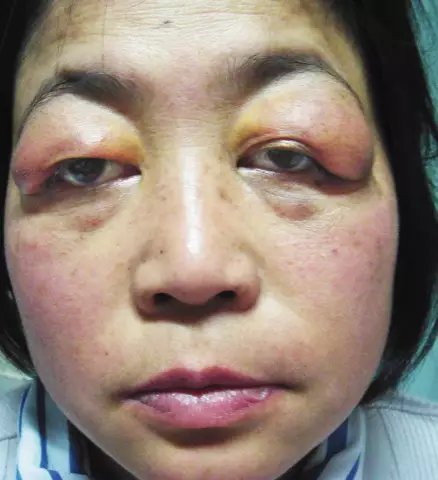
Odos antifosfolipidinio sindromo apraiškos
Liga priklauso trombofilinei grupei. Tai reiškia, kad pagrindinis jo pasireiškimas yra pasikartojanti įvairių indų trombozė.
Pirmą kartą informaciją apie specifinių autoantikūnų vaidmenį vystantis krešėjimo sistemos sutrikimams, taip pat apie būdingus ligos simptomus 1986 m. Pateikė anglų reumatologas H. R. V. Hughesas, o 1994 m. - tarptautiniame simpoziume Londone - terminas „sindromas“. Hughes “.
Antifosfolipidinio sindromo paplitimas populiacijoje nėra iki galo suprastas: specifinių antikūnų sveikų žmonių kraujyje, remiantis įvairiais šaltiniais, randama 1-14% atvejų (vidutiniškai 2-4%), jų skaičius didėja su amžiumi, ypač esant lėtinėms ligoms. Nepaisant to, jaunų žmonių (net, greičiau, vaikų ir paauglių) liga dažnis yra žymiai didesnis nei vyresnio amžiaus žmonėms.
Pagal šiuolaikines koncepcijas, antifosfolipidiniai antikūnai yra heterogeninė imunoglobulinų grupė, kuri reaguoja su neigiamai arba neutraliai įkrautais įvairių struktūrų fosfolipidais (pavyzdžiui, antikūnai prieš kardiolipiną, antikūnai prieš beta-2-glikoproteiną, vilkligės antikoaguliantai).
Pažymima, kad moterys serga 5 kartus dažniau nei vyrai, smailė tenka vidutiniam amžiui (apie 35 metus).
Sinonimai: Hugheso sindromas, fosfolipidinis sindromas, antifosfolipidinių antikūnų sindromas.
Priežastys ir rizikos veiksniai
Ligos priežastys dar nėra nustatytos.
Pažymima, kad laikinai padidėja antifosfolipidinių antikūnų lygis tam tikrų virusinių ir bakterinių infekcijų fone:
- hepatitas C;
- infekcijos, kurias sukelia Epstein-Barr virusas, žmogaus imunodeficito virusas, citomegalovirusas, parvovirusas B19, adenovirusas, Herpes zoster virusai, tymai, raudonukės, gripas;
- raupsai;
- tuberkuliozė ir kitų mikobakterijų sukeltos ligos;
- salmoneliozė;
- stafilokokų ir streptokokų infekcijos;
- q karščiavimas; ir kt.
Yra žinoma, kad pacientams, sergantiems antifosfolipidiniu sindromu, įvairių autoimuninių ligų dažnis yra didesnis nei vidutinis gyventojų skaičius. Remiantis šiuo faktu, kai kurie tyrėjai siūlo genetinę polinkį į ligą. Kaip įrodymai šioje byloje yra minimi statistiniai duomenys, pagal kuriuos 33% APS sergančių pacientų giminaičių buvo antifosfolipidinių antikūnų nešiotojai.

Antifosfolipidinio sindromo patogenezė
Europos ir Amerikos populiacijose dažniausiai minimos trijų taškų genetinės mutacijos, kurios gali būti susijusios su ligos susidarymu: Leideno mutacija (V faktoriaus mutacija kraujo krešėjime), protrombino geno G20210A mutacija ir 5,10-metiletenetrahidrofolato reduktazės C677T geno defektas.
Ligos formos
Išskiriami šie antifosfolipidinio sindromo potipiai:
- antifosfolipidinis sindromas (vystosi bet kokios ligos, dažniau autoimuninės, nustatytos 1985 m.) fone;
- pirminis antifosfolipidinis sindromas (aprašytas 1988 m.);
- katastrofiškas (CAFS, aprašytas 1992 m.);
- seronegatyvus (SNAFS, 2000 m. atskirtas į atskirą grupę);
- tikėtinas APS arba pre-antiphospholipid sindromas (aprašytas 2005 m.).
2007 m. Buvo nustatytos naujos sindromo atmainos:
- mikroangiopatinis;
- pasikartojanti katastrofiška;
- kirsti.
Dėl kitų patologinių būklių antifosfolipidinis sindromas klasifikuojamas taip:
- pirminė (tai yra nepriklausoma liga, nesusijusi su kitomis patologijomis);
- antrinė (išsivysto gretutinės sisteminės raudonosios vilkligės ar kitų autoimuninių ligų, į vilkligę panašaus sindromo, infekcijų, piktybinių navikų, vaskulito, farmakoterapijos tam tikrais vaistais fone).
Simptomai
Klinikinis vaizdas, susijęs su antifosfolipidinių antikūnų cirkuliacija sisteminėje kraujotakoje, svyruoja nuo besimptomio antikūnų nešiojimo iki gyvybei pavojingų apraiškų. Tiesą sakant, bet koks organas gali būti įtrauktas į antifosfolipidinio sindromo klinikinį vaizdą.
Antikūnai gali neigiamai paveikti krešėjimo sistemos reguliavimo procesus, sukelti jų patologinius pokyčius. Taip pat nustatyta AFL įtaka pagrindinėms vaisiaus vystymosi stadijoms: apvaisinto kiaušialąstės implantavimo (fiksavimo) sunkumai gimdos ertmėje, placentos kraujotakos sistemos sutrikimai, placentos nepakankamumo išsivystymas.

Klinikiniai antifosfolipidinio sindromo pasireiškimai
Pagrindinės sąlygos, kurių atsiradimas gali rodyti antifosfolipidinio sindromo buvimą:
- pasikartojanti trombozė (ypač giliosios apatinių galūnių venos ir smegenų, širdies arterijos);
- pasikartojanti plaučių embolija;
- trumpalaikiai smegenų kraujotakos išeminiai sutrikimai;
- insultas;
- epizodas;
- choreiforminė hiperkinezė;
- daugybinis neuritas;
- migrena;
- skersinis mielitas;
- sensorineurinis klausos praradimas;
- laikinas regėjimo praradimas;
- parestezija (tirpimo, šliaužiančių šliaužimų pojūtis);
- raumenų silpnumas;
- galvos svaigimas, galvos skausmas (iki nepakeliamo);
- intelektinės sferos pažeidimai;
- miokardinis infarktas;
- širdies vožtuvų aparato pažeidimas;
- lėtinė išeminė kardiomiopatija;
- intrakardinė trombozė;
- arterinė ir plaučių hipertenzija;
- kepenų, blužnies, žarnyno ar tulžies pūslės širdies priepuoliai;
- pankreatitas;
- ascitas;
- inkstų infarktas;
- ūminis inkstų nepakankamumas;
- proteinurija, hematurija;
- nefrozinis sindromas;
- odos pažeidimas (retikulinis liežuvis - pasireiškia daugiau nei 20% pacientų, povandeninės tromboflebitinės opos, pirštų ir pirštų gangrena, daugybė įvairaus intensyvumo kraujavimų, purpurinių pirštų sindromas);
- akušerinė patologija, sergamumas - 80% (vaisiaus netekimas, dažniau II ir III trimestrais, vėlyva gestozė, preeklampsija ir eklampsija, gimdos augimo sulėtėjimas, priešlaikinis gimdymas);
- trombocitopenija nuo 50 iki 100 x 10 9 / l.
Diagnostika
Dėl daugybės įvairių simptomų, kuriais liga gali pasireikšti, diagnozė dažnai būna sunki.
Siekiant pagerinti antifosfolipidinio sindromo diagnozės tikslumą, 1999 m. Buvo suformuluoti klasifikavimo kriterijai, pagal kuriuos diagnozė laikoma patvirtinta, kai sujungiamas (bent) vienas klinikinis ir vienas laboratorinis požymis.
Klinikiniai kriterijai (remiantis anamnezės duomenimis) yra kraujagyslių trombozė (vienas ar keli bet kokio kalibro kraujagyslių trombozės epizodai bet kokiuose audiniuose ar organuose, o trombozė turi būti patvirtinta instrumentiškai arba morfologiškai) ir nėštumo patologija (viena iš išvardytų galimybių ar jų derinys):
- vienas ar daugiau normalaus vaisiaus intrauterinės mirties atvejų po 10 nėštumo savaitės;
- vienas ar keli priešlaikinio normalaus vaisiaus gimimo atvejai iki 34 nėštumo savaitės dėl sunkios preeklampsijos, eklampsijos ar sunkaus placentos nepakankamumo;
- trys ar daugiau savaiminio savaiminio nėštumo nutraukimo atvejų (jei nė vienam iš tėvų nėra anatominių defektų, hormoninių sutrikimų ir chromosomų anomalijų) iki 10-osios nėštumo savaitės.
Laboratoriniai kriterijai:
- antikūnai prieš kardiolipino IgG- arba IgM-izotipą, aptikti serume vidutinės arba didelės koncentracijos mažiausiai 2 kartus po mažiausiai 12 savaičių naudojant standartizuotą su fermentais susietą imunosorbento testą (ELISA);
- antikūnai prieš beta-2-glikoproteino-1 IgG- ir (arba) IgM-izotipą, nustatomi serume vidutine ar didele koncentracija mažiausiai 2 kartus po mažiausiai 12 savaičių standartizuotu metodu (ELISA);
- raudonosios vilkligės antikoaguliantas plazmoje dviem ar daugiau tyrimų atvejų, atliekant mažiausiai 12 savaičių pertrauką, nustatytą pagal tarptautines rekomendacijas.

Antifosfolipidinio sindromo diagnozė apima daugybę laboratorinių kraujo tyrimų
Antifosfolipidinis sindromas laikomas patvirtintu, jei yra vienas klinikinis ir vienas laboratorinis kriterijus. Liga neįtraukiama, jei antifosfolipidiniai antikūnai be klinikinių ar klinikinių apraiškų be APL nustatomi mažiau nei 12 savaičių arba daugiau nei 5 metus.
Gydymas
Nėra visuotinai priimtų tarptautinių ligos gydymo standartų; vaistai, turintys imunosupresinį poveikį, neparodė pakankamo veiksmingumo.
Farmakoterapija antifosfolipidiniu sindromu daugiausia siekiama užkirsti kelią trombozei, naudojama:
- netiesioginiai antikoaguliantai;
- antitrombocitiniai agentai;
- hipolipideminiai agentai;
- aminochinolino preparatai;
- antihipertenziniai vaistai (jei reikia).
Galimos komplikacijos ir pasekmės
Pagrindinis pavojus pacientams, sergantiems antifosfolipidiniu sindromu, yra trombozinės komplikacijos, kurios nenuspėjamai veikia bet kokius organus, dėl kurių atsiranda ūminių organų kraujotakos sutrikimų.

Antifosfolipidų sindromas sukelia persileidimą
Be to, vaisingo amžiaus moterims yra reikšmingų komplikacijų:
- persileidimas;
- uždelsta vaisiaus gimdos raida dėl sutrikusios placentos kraujotakos ir lėtinės hipoksijos;
- placentos atsiskyrimas;
- gestozė, preeklampsija, eklampsija.
Prognozė
Arterinių kraujagyslių trombozė, didelis trombozinių komplikacijų dažnis ir trombocitopenija laikomi prognoziškai nepalankiais veiksniais, atsižvelgiant į mirtingumą APS, o raudonos vilkligės antikoaguliantai yra laboratoriniai žymenys. Ligos eiga, trombozinių komplikacijų sunkumas ir paplitimas yra nenuspėjami.
Prevencija
Esant dabartiniam medicinos išsivystymo lygiui neįmanoma užkirsti kelio ligos vystymuisi. Nepaisant to, nuolatinis ambulatorinis stebėjimas leidžia įvertinti trombozinių komplikacijų riziką, dažnai jų išvengti ir laiku nustatyti gretutinę patologiją.
„YouTube“vaizdo įrašas, susijęs su straipsniu:

Olesya Smolnyakova Terapija, klinikinė farmakologija ir farmakoterapija Apie autorių
Išsilavinimas: aukštasis, 2004 m. (GOU VPO „Kursko valstybinis medicinos universitetas“), specialybė „Bendroji medicina“, kvalifikacija „Daktaras“. 2008-2012 m - KSMU Klinikinės farmakologijos katedros aspirantas, medicinos mokslų kandidatas (2013 m. Specialybė „Farmakologija, klinikinė farmakologija“). 2014-2015 m - profesinis perkvalifikavimas, specialybė „Vadyba švietime“, FSBEI HPE „KSU“.
Informacija yra apibendrinta ir teikiama tik informaciniais tikslais. Pasirodžius pirmiesiems ligos požymiams, kreipkitės į gydytoją. Savarankiškas gydymas yra pavojingas sveikatai!